L’ureterostomie directe cutanée
Daniele Chaumier, infirmière stomathérapeute, présidente de l’AFET
Martine Pages, infirmière stomathérapeute CHU de Nîmes
1. Définition
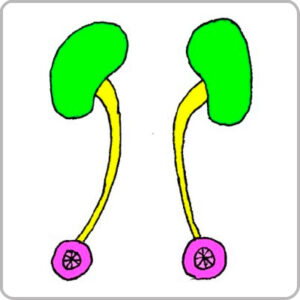
L’urétérostomie cutanée bilatérale est une dérivation urinaire non continente qui a pour objectif de dériver les urines en abouchant directement les uretères à la peau sur votre abdomen.
2. Indications
L’urine fabriquée par le rein est drainée naturellement dans la vessie par les uretères. Mais dans certaines situations, comme lorsque l’écoulement de l’urine ne se fait pas correctement du fait d’un obstacle ou quand la vessie doit être retirée, il peut s’avérer nécessaire de détourner le trajet normal des urines. Cette intervention vise donc à traiter une maladie ou à soulager des symptômes.
3. Principe de confection
Les uretères sont amenées à la peau de l’abdomen au niveau d’un ou des deux côtés et sont tuteurés par une sonde ce qui va permettre de recueillir l’urine provenant des reins directement dans une poche collée sur votre ventre.
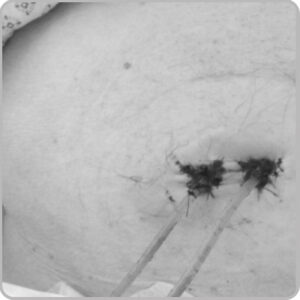
©Martine Pages
4. Soins et appareillage
a. Pré- opératoire
Quelques jours avant votre hospitalisation ou la veille, Il sera nécessaire de repérer l’orifice de votre stomie. Ce soin sera réalisé par une infirmière stomathérapeute ou le chirurgien ; il permet de marquer sur votre abdomen l’emplacement de votre future dérivation.
b. Post- opératoire : appareillage/soin d’hygiène /éducation
Dans les jours qui suivent votre intervention, une surveillance régulière de votre état de santé ainsi que de votre stomie sera réalisée par l’équipe chirurgicale et la stomathérapeute.
Dès que cela sera possible pour vous, une éducation sur la gestion de vos soins et sur l’appareillage vous sera proposée. Les soins d’hygiène sont réalisés avec de l’eau du robinet ; la ou les sondes sont fixées à votre peau en post opératoire et votre système de recueil est changé régulièrement toutes les 24H00 ou 48H00.
On vous expliquera également comment vidanger votre poche dans les toilettes plusieurs fois par jour et comment la changer. On vous montrera aussi que l’on peut raccorder à la poche une poche de nuit pour éviter de se lever pendant votre sommeil.
c. A la sortie = retour à la maison
L’infirmière stomathérapeute vous proposera le matériel le mieux adapté à votre situation en prenant en compte votre anatomie et vos préférences.
Il existe deux types d’appareillages, les systèmes une pièce et les systèmes deux pièces, tous deux sont remboursés.
Les sondes placées dans vos uretères seront changées régulièrement en consultation externe par votre urologue.
Au moment de quitter votre établissement de soin, il vous sera remis une ordonnance pour vous procurer votre matériel auprès de la pharmacie ou le prestataire de votre choix. Si vous n’êtes pas suffisamment à l’aise avec vos soins, on vous remettra également une ordonnance pour une infirmière libérale ainsi qu’un courrier de liaison pour assurer la bonne poursuite de vos soins à domicile.
Un rendez-vous en consultation vous sera communiqué pour réaliser le changement des sondes urétérales ainsi que les coordonnées de l’équipe à joindre en cas d’urgence.
5. Surveillance particulière
Vivre avec une urétérostomie implique certains changements dans votre quotidien mais après une période de convalescence et d’adaptation physique et psychologique vous pourrez reprendre votre activité habituelle.
Concernant la poche urinaire, elle est discrète sous les vêtements et elle n’empêche pas de prendre une douche, un bain, ni même de se baigner.
Le respect des consignes de soins vous aidera à prévenir les complications cutanées et ou les fuites. On vous conseillera de bien boire pour éviter les infections urinaires et on vous demandera d’avoir une attention particulière sur la (les) sonde(e) afin qu’elle(s) reste(nt) bien en place et qu’elle(s) ne se bouche(nt) pas.
Pour faire face à ce changement et reprendre une autonomie, vous serez accompagné par l’équipe soignante et l’infirmière stomathérapeute qui répondront à vos questionnements. Vous pourrez également partager votre situation avec votre entourage et vous rapprocher des associations de patients pour partager un même vécu.
Auteur : M. Pages et Danièle Chaumier
L’ureterostomie cutanée Trans ileale = Bricker
Daniele Chaumier, infirmière stomathérapeute, présidente de l’AFET
Martine Pages, infirmière stomathérapeute CHU de Nîmes
1. Définition
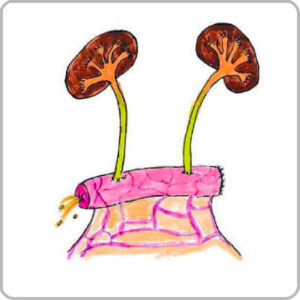
L’urétérostomie cutanée trans iléale ou Bricker est une dérivation urinaire non continente qui a pour objectif de dériver les urines en abouchant les uretères dans un segment d’intestin grêle lui-même abouché à la peau.
Elle a pour conséquence la perte de la continence d’où la nécessité de porter un système de recueil. Cette dérivation vous évite le port de 2 poches mais si votre chirurgien ne vous l’a pas proposée, c’est qu’elle n’est pas réalisable dans votre cas. Elle est définitive.
2. Indications
L’urine fabriquée par le rein est drainée naturellement dans la vessie par les uretères. Mais dans certaines situations, comme lorsque l’écoulement de l’urine ne se fait pas correctement du fait d’un obstacle ou quand la vessie doit être retirée, il peut s’avérer nécessaire de détourner le trajet normal des urines. Cette intervention vise donc à traiter une maladie ou à soulager des symptômes.
3. Principe de confection
Les 2 uretères sont implantés dans un segment de l’intestin grêle isolé du tube digestif ; l’une des extrémités de ce segment est ensuite abouchée directement à la peau. Cette stomie va permettre l’évacuation des urines provenant des reins et leur recueil dans une poche collée sur votre ventre.
Le Bricker est situé généralement à droite de l’abdomen.
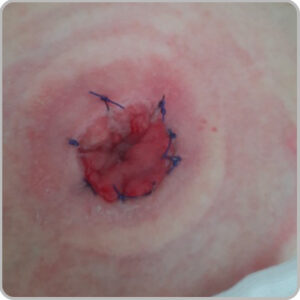
©AFET et Martine Pages
4. Soins et appareillage
a. Pré- opératoire
Quelques jours avant votre hospitalisation ou la veille, il sera nécessaire de repérer l’orifice de votre stomie. Ce soin sera réalisé par une infirmière stomathérapeute ou le chirurgien ; il permet de marquer sur votre abdomen l’emplacement de votre future dérivation.
b. Post- opératoire : appareillage/soin d’hygiène /éducation
Dans les jours qui suivent votre intervention une surveillance régulière de votre état de santé et de votre stomie sera réalisée par l’équipe chirurgicale et la stomathérapeute.
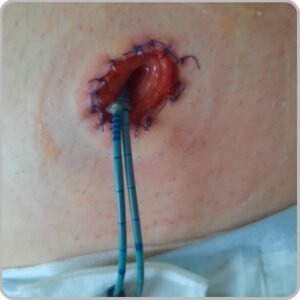
Votre stomie à la sortie du bloc est appareillée avec une poche stérile transparente (pour visualiser la stomie et les urines) munie de valves anti-reflux ; cet appareillage peu discret et peu confortable n’est pas l’appareillage que vous aurez à la sortie.
En post opératoire, vous aurez 2 sondes urétérales qui sortiront de votre Bricker ; elles permettent la bonne cicatrisation de l’anastomose urétéro iléale et seront retirées sur prescription médicale à partir du 10e jour jusqu’à 1 mois après votre intervention selon les cas.
La sonde droite est coupée droite et la sonde gauche en biseau pour bien les différencier. Dès que votre état de santé le permettra, une éducation sur la gestion de vos soins et sur l’appareillage vous sera proposée.
La stomie est une muqueuse (identique à celle de l’anus) ; elle est rouge vif, indolore, humide, elle peut saigner. Ce n’est pas une plaie, elle n’est pas stérile ; elle nécessite donc des soins d’hygiène simples mais rigoureux ; ceux-ci sont réalisés avec de l’eau du robinet. Les poches de recueil sont changées régulièrement toutes les 24H00 ou 48H00.
On vous expliquera également comment vidanger votre poche dans les toilettes plusieurs fois par jour et comment la changer. On vous montrera aussi que l’on peut raccorder à la poche une poche de nuit pour éviter de se lever pendant votre sommeil.
c. A la sortie = retour à la maison
L’infirmière stomathérapeute vous proposera la matériel le mieux adapté à votre situation en prenant en compte votre anatomie et vos préférences.
Il existe deux types d’appareillages, les systèmes une pièce et les systèmes deux pièces, tous deux sont remboursés.
Au moment de quitter votre établissement de soin, il vous sera remis une ordonnance pour vous procurer votre matériel auprès de la pharmacie ou le prestataire de votre choix. Si vous n’êtes pas suffisamment à l’aise avec vos soins, on vous remettra également une ordonnance pour une infirmière libérale ainsi qu’un courrier de liaison pour assurer la bonne poursuite de vos soins à domicile et les coordonnées de l’équipe à joindre en cas d’urgence
Il est important de savoir que la taille et la forme de votre stomie évoluent pendant 3 à 6 mois et que la morphologie de votre abdomen peut également se modifier (perte ou reprise de poids) ce qui nécessitera un réajustement de votre appareillage.
5. Surveillance particulière
Vivre avec un Bricker implique certains changements dans votre quotidien mais après une période de convalescence et d’adaptation physique et psychologique, vous pourrez reprendre votre activité habituelle.
Concernant la poche urinaire, elle est discrète sous les vêtements et elle n’empêche pas de prendre une douche, un bain, ni même de se baigner.
Le respect des consignes de soins vous aidera à prévenir les complications cutanées et ou les fuites. On vous conseillera de bien boire pour éviter les infections urinaires…
Pour faire face à ce changement et reprendre une autonomie, vous serez accompagné par l’équipe soignante et l’infirmière stomathérapeute qui répondront à vos questionnements. Vous pourrez également partager votre situation avec votre entourage et vous rapprocher des associations de patients pour partager un même vécu.
Sachez différencier infection urinaire et contamination : il est normal d’avoir une bactériurie chronique donc un ECBU positif lorsqu’on est porteur d’un Bricker mais les symptômes suivants, évocateurs d’une infection, doivent vous alerter :
- Urines troubles et nauséabondes
- Urines purulentes
- Sang dans les urines
- Douleurs lombaires
- Fièvre
- Frissons
En présence de ces signes cliniques, il vous faudra alors consulter votre médecin traitant qui vous prescrira un ECBU. Pour réaliser un ECBU, demander conseil à votre stomathérapeute : ne jamais prélever l’urine dans la poche mais de manière stérile dans le Bricker Pour prévenir les infections, il faut conserver une bonne diurèse, augmenter les apports hydriques en cas de chaleur et consommer de la canneberge
Auteur : M. Pages et Danièle Chaumier
